Jugement et classification de l'hypoxie
Pourquoi y a-t-il une hypoxie ?
L'oxygène est la principale substance vitale. Lorsque les tissus ne reçoivent pas suffisamment d'oxygène ou ont du mal à l'utiliser, entraînant des modifications anormales des fonctions métaboliques de l'organisme, on parle d'hypoxie.
Base de jugement de l'hypoxie
Degré et symptômes de l'hypoxie
Classification de l'hypoxie
| Classification de l'hypoxie | pression partielle artérielle d'oxygène | saturation artérielle en oxygène | Différence d'oxygène artérioveineuse | Causes courantes |
| hypoxie hypotonique | ↓ | ↓ | ↓ et N | Faible concentration en oxygène dans le gaz inhalé, dysfonctionnement de l'expiration externe, shunt veineux dans les artères, etc. Fréquemment observé dans la bronchopneumopathie chronique obstructive et les cardiopathies congénitales telles que la tétralogie de Fallot. |
| hypoxie sanguine | N | N | ↓ | Quantité réduite ou propriétés altérées de l’hémoglobine, telles que l’anémie, l’intoxication au monoxyde de carbone et la méthémoglobinémie. |
hypoxie circulatoire | N | N | ↑ | Elle est causée par une réduction du flux sanguin et de l’apport d’oxygène aux tissus, ce qui est fréquent en cas d’insuffisance cardiaque. choc, etc. |
hypoxie organisationnelle | N | N | ↑ ou ↓ | Causée par une utilisation anormale de l’oxygène par les cellules tissulaires, comme un empoisonnement au cyanure. |
L'inhalation d'oxygène et son objectif
En conditions normales, les personnes en bonne santé respirent naturellement l'air et utilisent l'oxygène qu'il contient pour répondre à leurs besoins métaboliques. Lorsqu'une maladie ou certaines pathologies entraînent une hypoxie, certains équipements doivent être utilisés pour alimenter le patient en oxygène, augmenter la pression partielle d'oxygène artériel (PaO2) et la saturation en oxygène (SaO2), améliorer l'hypoxie, stimuler le métabolisme et maintenir la vie. Activité.
Avantages de l'inhalation d'oxygène
- Soulager l'angine de poitrine et prévenir l'infarctus du myocarde
- Prévenir la mort subite due à une maladie coronarienne
- Bon traitement pour l'asthme
- Traite efficacement l'emphysème, les maladies cardiaques pulmonaires et la bronchite chronique
- L'inhalation d'oxygène a un effet thérapeutique complémentaire sur le diabète : les recherches actuelles montrent que le diabète est lié au manque d'oxygène dans l'organisme. Chez les patients diabétiques, la pression capillaire est significativement plus basse, et les cellules tissulaires ne peuvent pas s'oxygéner pleinement, ce qui entraîne une altération de la fonction cellulaire et du métabolisme du glucose. Par conséquent, la mise en œuvre de l'oxygénothérapie chez les patients diabétiques a suscité l'intérêt de la communauté médicale.
- L'inhalation d'oxygène peut jouer un rôle dans les soins de santé chez les personnes en bonne santé : la pollution de l'air, l'utilisation courante de la climatisation, l'inhalation régulière d'oxygène peuvent nettoyer le système respiratoire, améliorer la fonction des organes internes, renforcer l'immunité globale du corps et prévenir diverses maladies.
Quelles sont les classifications de l’oxygénothérapie ?
- Alimentation en oxygène à haute concentration (5-8 L/min) : elle est utilisée en cas d'insuffisance respiratoire aiguë telle qu'un arrêt respiratoire et cardiaque, un syndrome de détresse respiratoire aiguë, une intoxication aiguë (telle qu'une intoxication au monoxyde de carbone ou une intoxication au gaz), une dépression respiratoire, etc., où une concentration élevée ou de l'oxygène pur doit être utilisé chaque seconde pour le sauvetage, mais elle ne convient pas à une utilisation à long terme. pour prévenir l'intoxication à l'oxygène ou d'autres complications.
- Alimentation en oxygène à concentration moyenne (3-4 L/min) : elle convient aux patients souffrant d'anémie, d'insuffisance cardiaque, de choc, etc. qui n'ont pas de restrictions strictes sur la concentration d'oxygène inhalé.
- Apport d'oxygène à faible concentration (1-2 L/min) : Généralement utilisé en cas de bronchite chronique, d'emphysème, de cardiopathie pulmonaire, etc., également appelée bronchopneumopathie chronique obstructive. Une pression partielle d'oxygène sanguin trop élevée peut affaiblir la stimulation réflexe du sinus carotidien vers le centre respiratoire, réduisant ainsi la ventilation et aggravant la rétention de dioxyde de carbone. Par conséquent, l'oxygène doit être utilisé avec prudence, et l'inhalation continue d'oxygène à faible concentration est généralement privilégiée.
Concentration et débit d'oxygène
Concentration en oxygène : proportion d'oxygène contenue dans l'air. La concentration en oxygène dans l'air atmosphérique normal est de 20,93 %.
- Faible concentration d'oxygène < 35 %
- Concentration moyenne d'oxygène 35%-60%
- Oxygène à haute concentration > 60 %
Débit d'oxygène : désigne le débit d'oxygène ajusté pour les patients, unité L/min.
Conversion de la concentration en oxygène en débit d'oxygène
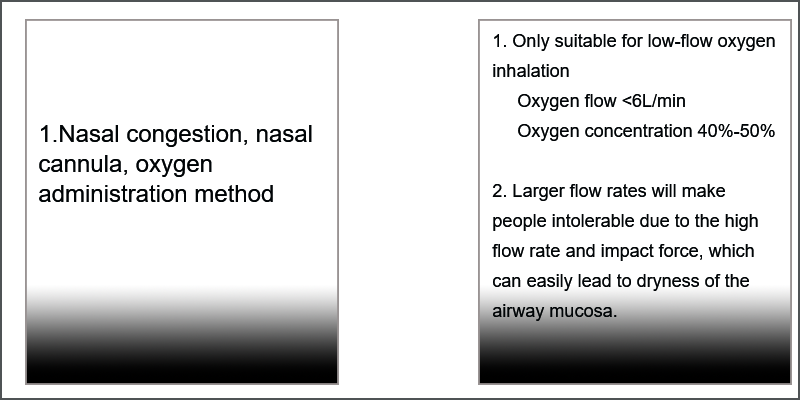
- Canule nasale, congestion nasale : concentration en oxygène (%) = 21+4X débit d'oxygène (L/min)
- Alimentation en oxygène du masque (ouvert et fermé) : le débit doit être supérieur à 6 L/min
- Respirateur simple : débit d'oxygène 6 L/min, concentration d'oxygène inhalé d'environ 46 % à 60 %
- Ventilateur : Concentration en oxygène = 80X débit d'oxygène (L/min) / volume de ventilation + 20
Classification de l'oxygénothérapie - Selon la méthode d'apport d'oxygène
Choses à noter lors de l'utilisation de l'oxygène
- Utilisation sûre de l'oxygène : Appliquez efficacement les quatre mesures de prévention : tremblements de terre, incendie, chaleur et hydrocarbures. Tenez-vous à au moins 5 mètres du poêle et à 1 mètre du radiateur. L'oxygène ne peut pas être utilisé. Lorsque l'aiguille du manomètre indique 5 kg/cm², il ne peut plus être utilisé.
- Respectez scrupuleusement les consignes d'utilisation de l'oxygène : utilisez l'oxygène en premier. À l'arrêt, retirez d'abord le cathéter, puis coupez l'alimentation en oxygène. En cas de modification du débit à mi-parcours, séparez d'abord l'oxygène du cathéter nasal et ajustez le débit avant de le connecter.
- Observez l'effet de l'utilisation de l'oxygène : la cyanose est atténuée, le rythme cardiaque est plus lent qu'avant, la dyspnée est soulagée, l'état mental est amélioré et les tendances de divers indicateurs d'analyse des gaz du sang, etc.
- Changer la canule nasale et la solution d'humidification tous les jours (1/3 à 1/2 pleine d'eau distillée ou stérilisée)
- Assurer une utilisation d'urgence : les bouteilles d'oxygène inutilisées ou vides doivent être accrochées avec des panneaux « pleins » ou « vides » respectivement.
Principales précautions en cas d'inhalation d'oxygène
- Surveillez attentivement l'effet de l'oxygénothérapie : si les symptômes tels que la dyspnée diminuent ou s'atténuent, et si le rythme cardiaque est normal ou proche de la normale, cela indique que l'oxygénothérapie est efficace. Dans le cas contraire, la cause doit être identifiée et traitée à temps.
- L'apport d'oxygène à haute concentration ne doit pas être prolongé trop longtemps. On estime généralement qu'une concentration en oxygène supérieure à 60 % et maintenue pendant plus de 24 heures peut entraîner une intoxication à l'oxygène.
- Chez les patients présentant une exacerbation aiguë d'une maladie pulmonaire obstructive chronique, une inhalation d'oxygène contrôlée (c'est-à-dire continue à faible concentration) doit généralement être administrée.
- Faites attention au chauffage et à l'humidification : Le maintien d'une température de 37°C et d'une humidité de 95% à 100% dans les voies respiratoires est une condition nécessaire au fonctionnement normal de l'élimination du système mucociliaire.
- Prévenir la contamination et l'obstruction des conduits : Le matériel doit être changé, nettoyé et désinfecté régulièrement pour prévenir les infections croisées. Les cathéters et les obstructions nasales doivent être vérifiés à tout moment pour détecter toute obstruction par des sécrétions et remplacés à temps pour garantir une oxygénothérapie efficace et sûre.
Normes de prévention et de traitement des complications courantes de l'inhalation d'oxygène
Complication 1 : Sécrétions respiratoires sèches
Prévention et traitement : L'oxygène sortant du dispositif d'alimentation en oxygène est sec. Après inhalation, il peut assécher les muqueuses respiratoires et rendre les sécrétions sèches et difficiles à évacuer. Il est nécessaire d'ajouter de l'eau distillée et de l'eau stérilisée au flacon d'humidification pour humidifier l'oxygène.
Complication 2 : Dépression respiratoire
Prévention et traitement : En cas d'hypoxémie, la diminution de la PaO2 peut stimuler les chimiorécepteurs périphériques, exciter par réflexe le centre respiratoire et augmenter la ventilation pulmonaire. Si le patient s'appuie sur cette excitation réflexe pour maintenir sa respiration pendant une longue période (comme chez les patients atteints de cardiopathie pulmonaire et d'insuffisance respiratoire de type II), l'inhalation de fortes concentrations d'oxygène peut neutraliser ce mécanisme réflexe, inhiber la respiration spontanée, voire provoquer des arrêts respiratoires. Il est donc nécessaire d'administrer de l'oxygène à faible débit et à faible concentration, contrôlé, et de surveiller l'évolution de la PaO2 afin de maintenir la PaO2 du patient à 60 mmHg.
Complication 3 : Atélectasie absorbante
Prévention et traitement : Après l’inhalation de fortes concentrations d’oxygène, une grande quantité d’azote est remplacée dans les alvéoles. Une fois la bronche obstruée, l’oxygène des alvéoles peut être rapidement absorbé par le flux sanguin, provoquant un collapsus des alvéoles et une atélectasie. Il est donc essentiel de prévenir l’obstruction respiratoire. Les mesures à prendre comprennent : encourager les patients à respirer profondément et à tousser, renforcer l’évacuation des expectorations, changer fréquemment de position et réduire la concentration d’oxygène (< 60 %). Chez les patients sous respirateur, l’ajout d’une pression expiratoire positive (PEP) peut prévenir l’obstruction.
Complication 4 : Hyperplasie du tissu fibreux rétrolentille
Prévention et traitement : Après l'utilisation d'oxygène à haute concentration, une pression partielle d'oxygène artérielle excessive (PaO2 supérieure à 140 mmHg) constitue le principal facteur de risque d'hyperplasie du tissu fibreux rétrolental chez les nouveau-nés (en particulier les prématurés). Par conséquent, la concentration d'oxygène des nouveau-nés doit être strictement contrôlée en dessous de 40 % et la durée d'inhalation d'oxygène doit être contrôlée.
Complication 5 : Empoisonnement à l'oxygène
Manifestations cliniques :
- Symptômes d'une intoxication pulmonaire à l'oxygène : douleur rétrosternale, toux sèche et dyspnée progressive, capacité vitale réduite
- Symptômes d'une intoxication cérébrale à l'oxygène : troubles visuels et auditifs, nausées, convulsions, syncope et autres symptômes neurologiques. Dans les cas graves, le coma et le décès peuvent survenir.
- Manifestations d'une intoxication oculaire à l'oxygène : atrophie rétinienne. Si les prématurés restent trop longtemps en couveuse avec de l'oxygène, la rétine présente une occlusion importante des vaisseaux sanguins, une infiltration de fibroblastes et une prolifération des fibres rétrolentales, pouvant entraîner la cécité.
Date de publication : 21 novembre 2024